すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます
目次
- すい臓がんとは
- すい臓の役割と免疫の関係
- “がん”が発生する部位(場所)
- “すい臓がん”は進行すると治療が難しくなる
- すい臓がんのステージ分類(一般的な目安)
- 早期に見つかりにくい理由
- 受診・相談の目安
- “すい臓がん”の症状
- 痛み、身体的弊害
- がん転移
- リンパ節転移
- 肝転移
- 腹膜播種
- 肺・骨転移
- 転移のメカニズム
- 再発と治療の難しさ
- 転移・再発したらどうなるか
- なぜ“すい臓”でがんが発症するのか
- 標準治療の内容
- 手術療法
- 抗がん剤治療
- 放射線療法
- 一般検査の種類(一部自由診療)
- 高度精密な血液検査(リスクチェッカー)の必要性
- なぜ高度精密な血液検査が必要か
- 標準検査の“死角”(異常を隠して平静を装う”がん”)
- リスクチェッカーとは
- 標準治療の副作用一覧
- 「手立てがない」と言われる理由
- ステージ IV(4)=末期、手の施しがないと告げられても、まだ選べる治療法がある
- 免疫から隠れる“すい臓がん”の正体
- 隠れた“すい臓がん”を暴く ― MHCクラスI誘導型免疫治療
- すい臓がんの治療症例
- 異常を隠して平静を装う”がん”を見える化する『リスクチェッカー®』
- “すい臓がん”よくある質問
- 検査費、治療費、診療時間、アクセス
1) “すい臓がん”とは
すい臓がんは、すい臓の細胞が異常に増殖して腫瘍を形成する病気です。 日本においては罹患数・死亡数ともに高く、特に中高年以降に増加する傾向があります。
すい臓は胃の後ろに位置し、消化酵素を分泌する外分泌機能と、血糖値を調整するホルモンを分泌する内分泌機能という、体の代謝を支える重要な役割を担っています。そのため、すい臓に発生するがんは全身に影響を及ぼすことが少なくありません。 早期の自覚症状が乏しく「沈黙のがん」とも呼ばれるほど発見が難しいのが特徴です。進行すると黄疸、背部痛、体重減少などが現れ、周囲の血管や他臓器に浸潤・転移することもあります。そのため、診断された時点で手術が可能な症例は限られており、治療の難易度が高いがんのひとつとされています。
※出典:国立がん研究センター がん情報サービス『膵臓』(罹患2021・死亡2023)」
2) すい臓の役割と免疫の関係
すい臓は、生命維持に欠かせない二つの大きな働きを持っています。
- 外分泌機能:消化酵素を分泌し、食べ物を分解する
- 内分泌機能:インスリンやグルカゴンを分泌し、血糖値を調整する
このように、すい臓は「消化」と「代謝」を支える要の臓器です。 しかし一方で、すい臓に発生するがんは、体の奥深くに位置しているため発見が難しいだけでなく、免疫細胞からも“姿を隠しやすい”という特徴を持っています。 通常であれば、がん細胞は異常なシグナルを発して免疫細胞に認識され、攻撃の対象となります。ところが、すい臓がんはそのシグナルを弱めたり失わせたりすることで、免疫の「目」をすり抜けてしまうのです。 この“免疫から隠れる性質”こそが、すい臓がんを治療困難にしている大きな要因の一つです。
すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます

すい臓がん治療症例請求
すい臓がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
すい臓がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。
3) “すい臓がん”が発生する部位(場所)
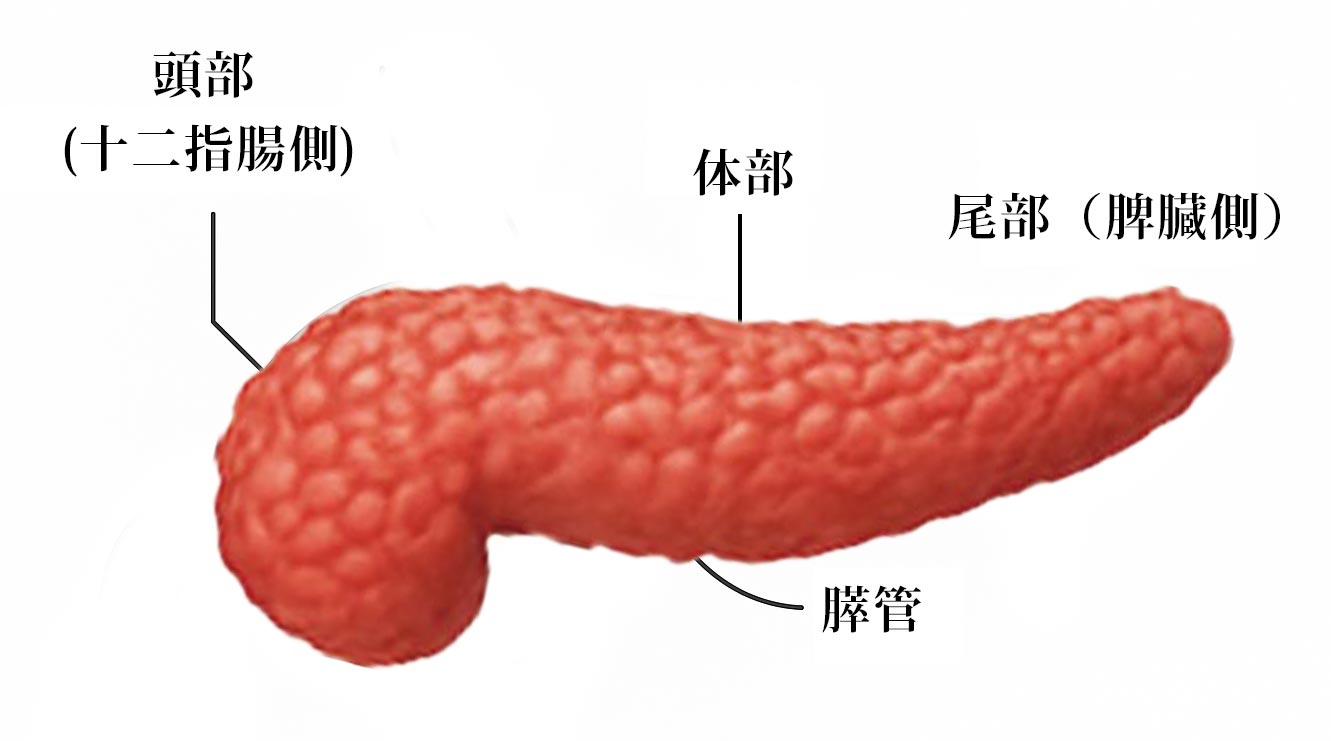
・頭部(とうぶ)
十二指腸に近い位置にあり、ここにがんができると胆管をふさぎやすく、黄疸などの症状が出やすい部位です。
・体部(たいぶ)
すい臓の中央に位置し、症状が出にくく進行してから発見されることが多いとされます。
・尾部(びぶ)
脾臓に近い位置にあり、やはり自覚症状に乏しいため進行がんとして見つかることが少なくありません。
このように、すい臓がんは発生部位によって早期に気づけるケースもある一方、多くは症状が現れにくく、診断時には進行している場合が多いのが特徴です。
4) 進行すると治療が難しくなる
すい臓がんは、進行すると周囲の血管や臓器に浸潤しやすく、また転移もしやすいため、治療の難易度が一気に高まります。
- 手術ができる症例は限られる
診断時にはすでに切除が難しいケースが多く、根治を目指せる手術は一部の早期発見例に限られます。
- 抗がん剤や放射線治療の負担
進行例では薬物療法や放射線治療が中心となりますが、副作用や全身への影響が大きいことも課題です。
このように、「進行の速さ」と「治療の難しさ」が重なることが、すい臓がんの大きな特徴といえます。 だからこそ、できるだけ早い段階で発見し、適切な治療を選択することが重要です。 しかし実際には、すい臓がんは一般的な検査では見つかりにくいという課題があります。そのため、より早期に異常の兆候を捉えるためには、高度精密な血液検査による確認が重要になります。
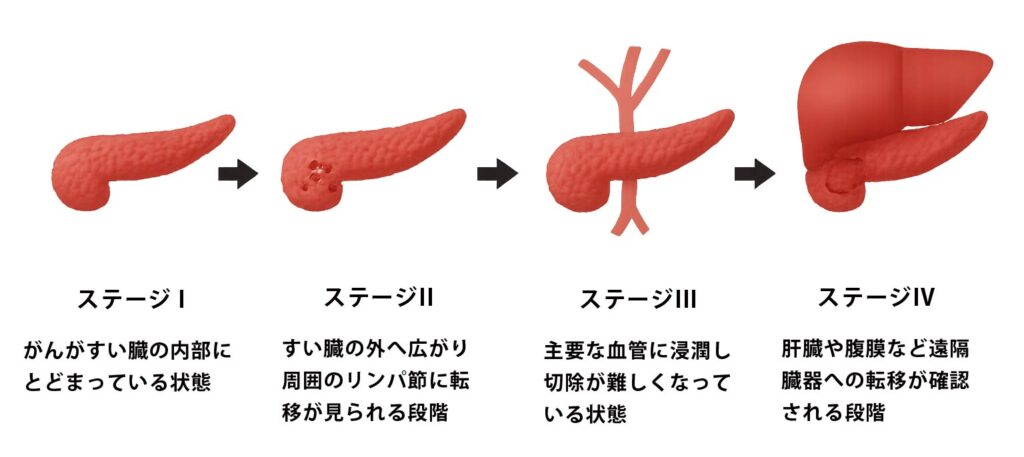
すい臓がんのステージ分類(一般的な目安)
■ ステージ I(1)
がんがすい臓内にとどまっている状態。症状は乏しく、偶然の検査で見つかることが多い。
■ ステージ II(2)
すい臓の外に広がり始め、周囲のリンパ節などに転移が見られる段階。
■ ステージ III(3)
主要な血管に浸潤し、切除が難しくなっている状態。多くは抗がん剤治療が中心となる。
■ ステージ IV(4)
肝臓や腹膜など遠隔臓器への転移が認められる段階。治療の目的は延命や症状緩和が中心となる。
すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます
5) すい臓がんの症状
■ 初期症状(ステージ0〜I)
・ほとんど症状がない(沈黙のがんと呼ばれるゆえんです)
■ 進行期の症状(ステージ II〜III(2〜3))
がんが大きくなり、胆管や周囲の臓器に影響が出始めると症状が現れてきます。
・黄疸(皮膚や白目が黄色くなる)
・胃もたれや食欲不振
・体重減少
・背中や上腹部の持続的な痛み
・糖尿病の悪化や新規発症
■ さらに進行した場合(ステージ IV(4))
遠隔転移や腹膜への播種により、全身への影響が大きくなります。
・強い腹部や背部の痛み
・肝臓や腹膜への転移による腹水
・腹部膨満
・極端な体重減少と全身衰弱
・黄疸の進行に伴うかゆみや倦怠感
■ 症状が出る頃には…
すい臓がんは、症状が出る段階ではすでに進行しているケースが多く、治療の選択肢が限られることも少なくありません。
6) 痛み・身体的弊害
ここでは、進行すると生活にどのような支障が出るかを整理します。
■ 黄疸と皮膚症状
すい臓がんが胆管をふさぐと、胆汁が流れにくくなり皮膚や白目が黄色くなります(黄疸)。同時にかゆみが強く出たり、尿の色が濃くなることがあります。
■ 消化障害と体重減少
膵液(すいえき)の分泌が妨げられると、脂肪やたんぱく質の消化がうまくできず、下痢や脂肪便(油が混じったような便)になることがあります。その結果、体重減少や栄養不良が進みます。
■ 腹部や背中の痛み
すい臓はお腹の奥にあるため、がんが進むと背中までひびくような痛みを伴うことがあります。痛みは持続的で、体を動かすことや睡眠にも影響します。
■ 血糖値の異常
すい臓はインスリンを分泌する臓器でもあるため、がんによってその機能が低下すると糖尿病が悪化したり、新たに糖尿病が発症することがあります。
■ 日常生活への影響
・食事が十分に摂れず、外出や活動の制限につながる
・慢性的な痛みやかゆみで眠れない、集中できない
・精神的な不安や生活の質の低下
すい臓がんの進行は、身体的な症状だけでなく、心や生活全般に大きな影響を及ぼします。
(診断や治療の確定判断は行いません)
症状に当てはまる方はこちらからご相談ください
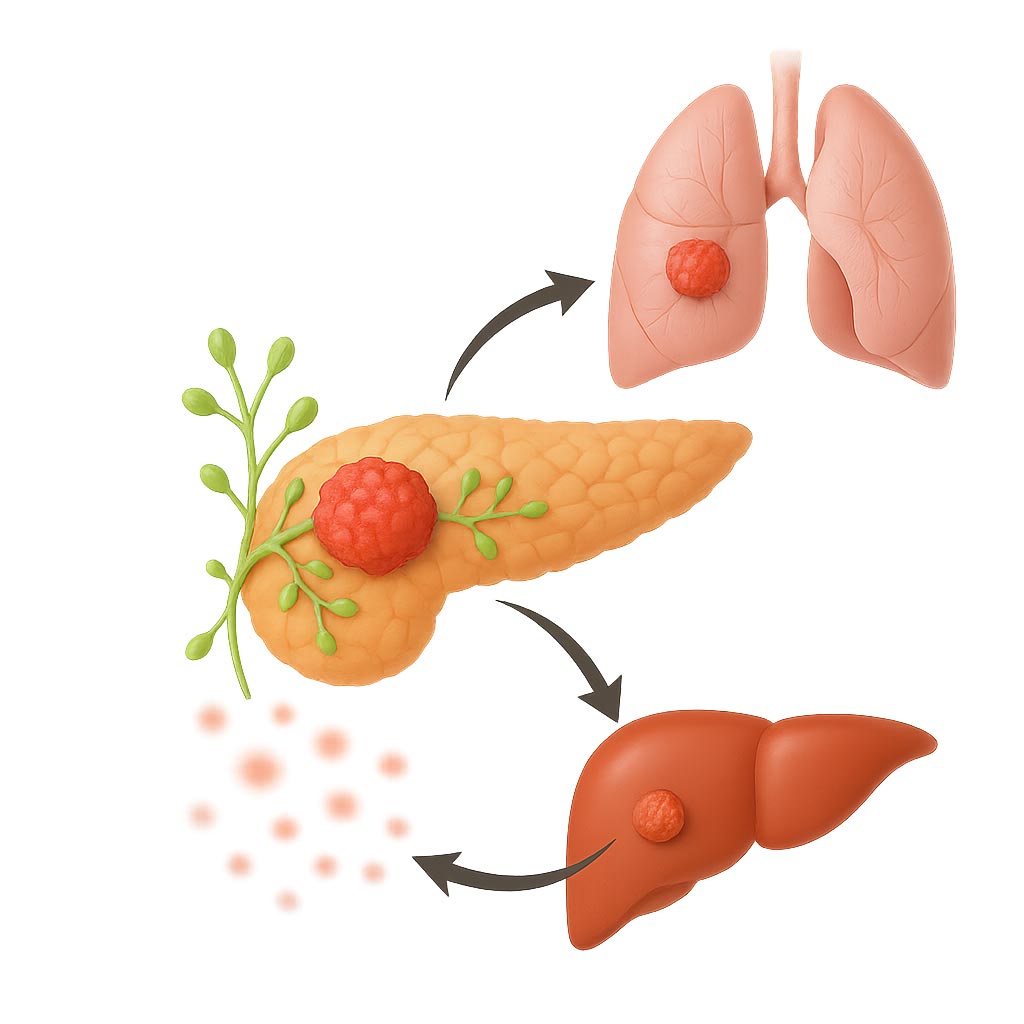
7) 転移
すい臓がんは早期から周囲や全身に広がりやすく、転移は治療の難しさに直結します。
■ リンパ節転移
膵臓の周囲から腹部全体のリンパ節に広がりやすく、進行度を決める大きな要因となります。
■ 肝転移
最も多く見られる転移先です。肝機能が低下すると黄疸や全身の倦怠感が悪化し、生活の質に大きな影響を与えます。
■ 腹膜播種(ふくまくはしゅ)
腹膜にがん細胞が散らばる状態で、腹水がたまり、お腹の張りや強い痛みを伴います。
■ 肺転移・骨転移
頻度は高くありませんが、進行例では肺や骨にも転移することがあり、呼吸困難や骨痛を引き起こします。
■ 転移のメカニズム
すい臓がん細胞は血管やリンパ管に入り込み、リンパ節 → 肝臓 → 腹膜 →(進行例では肺や骨)へと広がっていきます。
■ 再発と治療の難しさ
手術でいったん切除できても、多くは数年以内に再発します。特に肝転移や腹膜播種として現れることが多く、再発後は切除困難となるケースがほとんどです。この原因は、ごく少数のがん細胞が残っていて検査では見つけにくく、また”がん細胞”が免疫から隠れる仕組みを持つためです。こうした「隠れたがん細胞」を捉えるには、MHCクラスIを利用した免疫の可視化が重要であり、再発予防や再発後の治療の新しい選択肢となります。
■ 転移・再発したらどうなるか
転移や再発をすると、がんとの長い付き合いが始まります。かつては薬物療法を中心に「耐えながら続ける」しかありませんでしたが、近年は免疫を活かした治療が加わり、治療選択肢が検討される場面が増えています。最適な方針は病状や全身状態により異なります。
すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます

すい臓がんの治療症例請求
すい臓がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
すい臓がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。
8) なぜ”すい臓”でがんが発症するのか
すい臓は、食べ物の消化を助ける「膵液」と、血糖値を調整する「ホルモン(インスリンなど)」を分泌する重要な臓器です。お腹の奥深くに位置し、普段は自覚できる変化が少ないため、がんが発症しても気づきにくい特徴があります。

■ 慢性膵炎との関係
長年にわたる炎症(慢性膵炎)は、膵臓の細胞を傷つけ続け、がん化のリスクを高めることが知られています。
■ 食生活・生活習慣
・喫煙
・飲酒
・糖尿病
・肥満
これらは膵臓に負担をかけ、がんの発症リスクを高める要因と考えられています。
■ 遺伝的要因
すい臓がんは一部に遺伝的要因が関与するとされ、家族に膵がん患者がいる場合は発症リスクが上がることがあります。
■ 環境要因や加齢
加齢による細胞の老化や、外的な環境要因の影響も重なり、細胞の修復機能が低下することで発がんにつながると考えられています。
すい臓は“沈黙の臓器”とも呼ばれ、症状が出にくいために発見が遅れるケースが少なくありません。そのため定期的な検査やリスク因子の管理(高度精密血液検査)が重要です。
9) 標準治療の内容(すい臓がん)
すい臓がんの治療は、病期(ステージ)や全身状態に応じて大きく3つに分けられます。
■ 外科手術(切除術)
外科手術は、すい臓がん治療の中心となる標準的な方法です。これまでに多くの患者さんの治療に用いられ、標準治療として確立された方法として広く行われてきました。 この外科手術は根治を目指し得る主要な方法とされています。しかし発見時にはすでに進行していることが多く、手術可能なのは全体の2割程度にとどまります。膵頭十二指腸切除術(PD)や膵体尾部切除術など、がんの部位に応じた大きな手術が行われます。
● 適応できないケース:腫瘍が大きく血管へ広がっている場合、すでに転移している場合、あるいは全身状態が悪く麻酔に耐えられない場合などは、手術の適応外となります。
● 体への影響:すい臓の切除は非常に大きな手術であり、出血や感染、消化吸収の低下などのリスクがあります。術後には糖尿病や消化障害が生じることもあり、食事管理や薬の調整が必要となります。回復には時間を要するため、年齢や体力に応じたリハビリも重要です。
■ 抗がん剤治療(化学療法)
手術が難しい場合や再発時に中心となる治療です。ゲムシタビンやフルオロウラシル系、FOLFIRINOX、ナブパクリタキセルなどが使用されます。全身に作用するため副作用もありますが、生存期間の延長が期待できるとされています。それでも続行困難な場合、治療方針の再検討が選択肢になります。
抗がん剤治療は再発や転移に対して用いられますが、がんの増殖を抑える一方で、効果は時間とともに薄れていくことがあります。また抗がん剤は、がん細胞だけでなく正常な免疫細胞にも大きな影響を与え、体の防御機能を弱めてしまうことがあるため、その点も考慮が必要です。
代表的な薬剤と副作用例
● ゲムシタビン:発熱、倦怠感、吐き気、骨髄抑制(白血球・血小板の減少)など。
● ナブ-パクリタキセル(アルブミン結合型パクリタキセル):手足のしびれ(末梢神経障害)や脱毛、倦怠感。
● フルオロウラシル系(5-FU、カペシタビンなど):口内炎、下痢、吐き気、骨髄抑制による感染症リスク。
● イリノテカン:強い下痢や吐き気、骨髄抑制。
● FOLFIRINOX:複数薬剤の併用で延命効果が期待される一方、副作用が強く、体力のある方に限って行われることが多い。
■ 放射線治療
すい臓がんでは、手術や薬物療法に加えて補助的に用いられることがあります。特に腫瘍の進行による痛みの軽減や出血のコントロールなど、症状緩和の目的で行われることが多いです。 副作用としては皮膚や消化管への影響があり、治療部位や体質によって差があります。
主な副作用
● 照射部位の皮膚の赤み・ただれ:衣服が擦れるだけでヒリヒリと痛みを感じることがあり、日常生活に支障をきたす場合も
● 下痢や便通異常:小腸や大腸に照射が及ぶと、急な下痢や便意が繰り返し起こることも
● 吐き気・食欲不振:腹部広範囲の照射による消化器症状
● 全身の倦怠感:治療の部位や体質によって症状の出方は異なり、まれに長期的な影響が残ることもあります。
治療の部位や体質によって症状は異なり、長期的な影響が残ることもあります。
※『MHCクラスI治療』は自由診療(保険適用外)です。適応可否・費用・想定される有害事象は事前に医師が説明します。効果には個人差があり、有効性を保証するものではありません。
すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます
10) 一般検査の種類(一部自由診療)
| 検査の種類 | 内容・特徴 |
|---|---|
| 腹部CT検査 | 最も一般的に行われる画像検査。腫瘍の大きさ・広がり・血管への浸潤や転移の有無を調べる。 |
| MRI/MRCP検査 | 胆管や膵管の閉塞・拡張を詳しく評価できる。CTでわかりにくい病変の補足に有効。 |
| 腹部超音波検査(エコー) | 健診などで最初に異常を指摘されることが多い。体表から膵臓や肝臓を観察する。 |
| 超音波内視鏡(EUS) | 胃や十二指腸から膵臓に近づいて行う高精度の検査。小さな腫瘍や膵管の異常も確認できる。 |
| ERCP(内視鏡的逆行性膵胆管造影) | 内視鏡で胆管・膵管に造影剤を注入し、詰まりや病変を確認。組織採取も可能だが合併症リスクあり。 |
| 血液検査(腫瘍マーカー) | CA19-9、CEAなど。進行度や治療効果の目安になるが、早期発見には不十分。 |
| PET-CT検査 | 全身を調べ、小さな転移や再発の有無を確認するのに有効。自由診療で行われることもある。 |
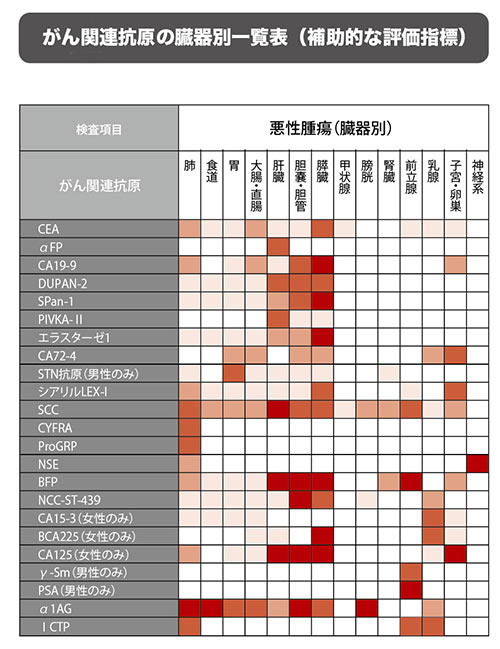
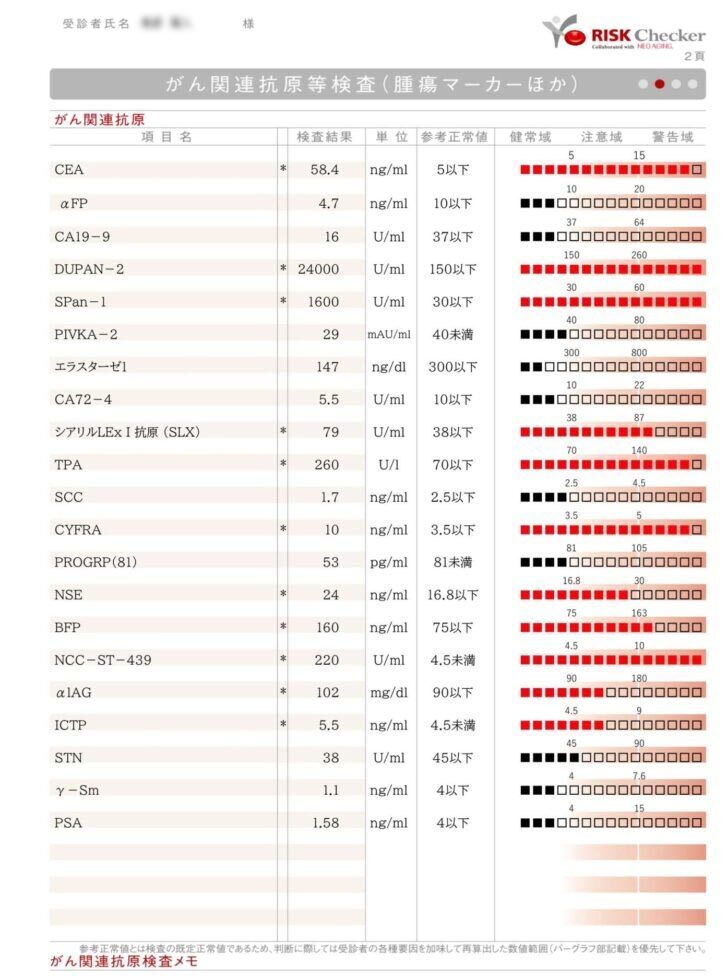
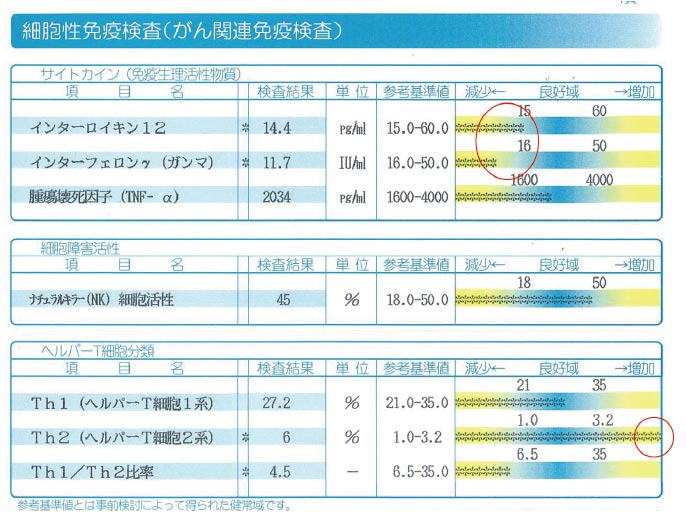
| (自由診療)高度精密血液検査リスクチェッカー | 27項目の免疫・腫瘍関連因子を解析。通常検査の“死角”を補い、見逃されやすいリスクを明らかにする。 |
11) 高度精密な血液検査の必要性
なぜ高度精密な血液検査が欠かせないのか
一般検査の画像検査や内視鏡は「目に見える腫瘍」を探すのが得意です。 しかし、「異常を隠して平静を装う“がん”」や「その症状が本当に腫瘍によるものなのか」「まだ小さすぎて映らない異常はないのか」という問いに対する答えには限界があります。
標準検査の“死角”
(異常を隠して平静を装う”がん”)
標準治療が届かない理由のひとつに、「”がん”は異常を隠して平静を装う性質」がある、ということをこれまで述べてきました。
検査では見えず、薬にも反応しにくい――そうした「隠れてしまった”がん”」が治療を難しくしているのです。一般的な血液検査では、赤血球や肝機能など「全身の健康状態」はわかっても、異常を隠して平静を装う”がん”や、その背景、免疫の異常までは見抜けません。そのため「異常なし」と言われても、実はリスクが潜んでいる場合があるのです。
「手立てがない」と言われる背景にある「異常を隠したまま平静を装う”がん”」の性質を知っておいてください。
標準治療は“見えるがん”に対しては有効でも、隠れた”がん”に対しては力を発揮できないのです。
その標準検査の死角を埋める
リスクチェッカー

上記の通り、通常の検査や治療で捉えられるのは、あくまで“表に出ているがん”ですが、 リスクチェッカーは、免疫・腫瘍関連の27指標を同時に解析し、なぜ免疫が”がん”を見逃してしまったのかといった“見えない領域”まで浮かび上がらせ、背景因子を数値化します。
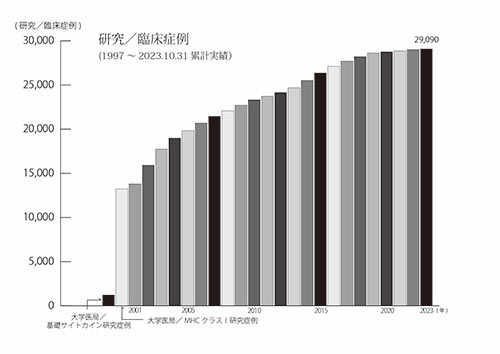
(※)エビデンス 治療担当・院長:宇野克明の研究/臨床実績。がん免疫治療の研究/臨床応用(外来診療)開始以来、およそ29,000例の治療経験症例を有しています。1997年10月24日〜2023年10月31日。
12) 標準治療の副作用一覧
| 治療法 | 主な副作用・合併症 |
|---|---|
| 手術 | 出血、感染、縫合不全(つなぎ目からの漏れ)/消化吸収障害(膵液分泌低下による下痢・脂肪便)/糖尿病の悪化または新規発症/長期的な体重減少や体力低下 |
| 薬物療法(抗がん剤) | 吐き気・下痢・口内炎などの消化器症状/強い倦怠感・脱毛/白血球・血小板減少による感染症や出血リスク/末梢神経障害(手足のしびれ)/強力な多剤併用(FOLFIRINOX など)では副作用がより強く出やすい |
| 放射線療法 | 照射部位の皮膚の赤みやただれ/下痢や便通異常/吐き気・食欲不振/全身の倦怠感 |
13) 「手立てがない」と言われる理由
1. 手術ができない場合
すい臓がんは発見が遅れやすく、腫瘍の広がりや転移の状況、また体調や年齢などによっては、手術以外の方法を検討することがあります。
2. 抗がん剤の限界
初めは効いても、時間が経つと耐性ができ、効果が薄れる/薬ごとに副作用が強く、投与を続けられない。
(例)
・オキサリプラチン:しびれ、冷感過敏
・イリノテカン:下痢、白血球減少
・フルオロウラシル系:口内炎、倦怠感、骨髄抑制
このように既承認薬の中で次の選択肢が限られる状況になることがあります。
3. 体力の低下
長い治療で消耗し、食欲不振や筋力低下が進む/免疫力も落ち、副作用への耐性がなくなる。結果的に「治療そのものに耐えられない」と判断されることも少なくありません。
4. 標準治療の“枠”による限界
ガイドラインに沿った治療が尽きると、「もうできることはありません」と説明される。これは「治療法が本当にない」という意味ではなく、保険診療の範囲では選択肢が尽きたということです。
5. 一方で残されている道
標準治療が尽きたからといって、すべての道が閉ざされるわけではありません。標準治療の枠の外にある選択肢によって、新たな可能性が開けることがあります。ただし、標準治療の外に出ると主治医からの説明は限定的になり、患者さんやご家族が自ら情報を探し、道を選ぶ力が求められます。
すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます

すい臓がんの治療症例請求
すい臓がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
すい臓がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。
14) ステージ4=末期、手の施しが無いと告げられても、まだ選べる治療法があります
すい臓がんは発見時にステージ IV(4)で見つかることが多いため、「もう末期だから…」と告げられるケースも少なくありません。しかしステージと末期は同義ではなく、治療の選択肢は残されています。
■ ステージ分類(I〜IV)(1〜4)
がんの大きさや転移の有無など、“広がり具合”を示す目安。必ずしも病状の深刻さを意味するものではありません。
■ 末期がん
体力が著しく低下し、日常生活が困難になった状態。ステージ分類とは別の概念です。
ステージ4、進行がんと、どうやって戦うか
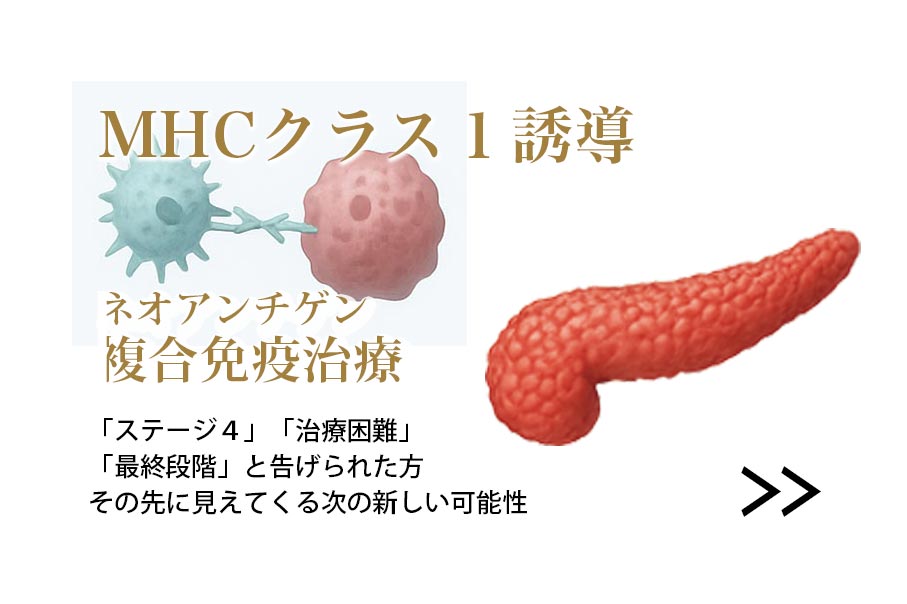
免疫を強化する? しかしいくら免疫細胞を強くしても、異常を隠して平静を装う”がん細胞”には免疫細胞は手が出せません。がんは巧妙に免疫から姿を隠すのです。なぜ隠れたのか、その原因を突き止め、がんを『見える化』し、キラーT細胞が再び認識して働きかけるよう促す――。こうした新しい仕組みを利用した免疫療法が、もう一つの選択肢となり得ます。当院のMHCクラスI誘導型免疫治療には、こうしたステージ IV(4)・進行がん・“手の施しがない”と言われた「隠れたがん」と戦おうとする方が多くご相談にいらしています。
※自由診療の免疫療法を含め、適応には事前評価が必要です。効果には個人差があり、有効性を保証するものではありません。
15) 免疫から隠れる
“すい臓がん”の正体
私たちの体には、毎日生まれる「異常な細胞」を見張り、排除する免疫システムがあります。本来なら、この仕組みが働いてすい臓のがん細胞も攻撃されるはずです。ところが、がん細胞はとても巧妙で、免疫の監視をすり抜ける方法を身につけています。
● 異常を隠して平静を装う:細胞の表面に出す“異常のサイン”を減らしたり消したりして、あたかも「普通の細胞」のように装う。
● ブレーキをかける:免疫細胞に「攻撃しないで」という信号を送り、働きを弱める。
こうした結果、免疫細胞が「異常だ」と気づけず、がんが体内で生き残り、増えていってしまうのです。
16) 隠れた“がん”を暴く
― MHCクラスⅠ誘導型免疫治療
標準治療は“見えるがん”には有効ですが、“隠れたがん”には届きません。そこで開発されたのが、MHCクラスⅠ誘導型免疫治療です。。『MHCクラスI誘導型がん免疫治療』は、「免疫がなぜ”がん”に気づけなかったのか」 に深く踏み込み、がんを再び免疫の標的として浮かび上がらせ(示し)、キラーT細胞に再認識・攻撃させることを目指す治療です。
副作用に配慮した設計
MHCクラス1複合型免疫治療
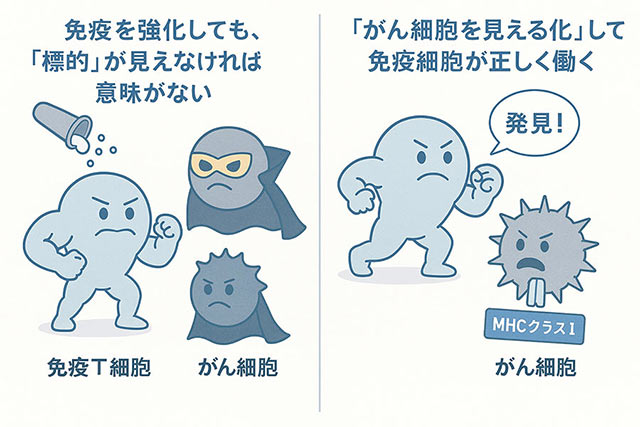
「免疫を高める」だけでは
限界があると言われる理由
免疫治療は「思うような結果が得られなかった」といった声があります。
それは、『免疫を高めることに注目する一方で、異常を隠して平静を装う”がん細胞を免疫に見える状態”にするという視点が、十分に取り入れられていなかった』ことが挙げられます。MHCクラスI治療は、その“見える化”に焦点を当てた治療アプローチです。
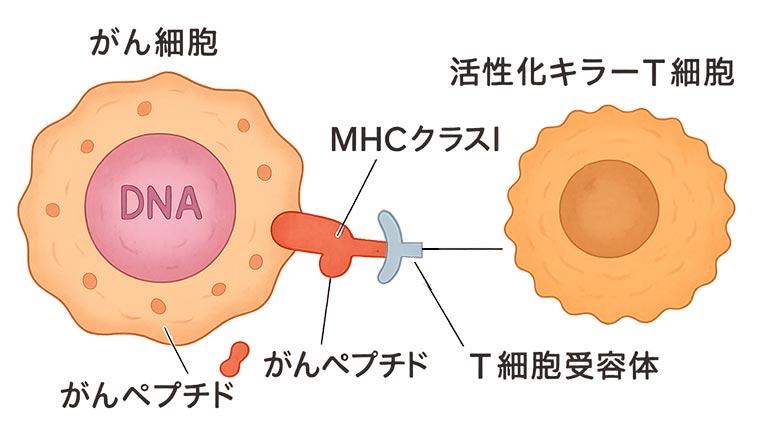
“名札”を見つけてから
攻撃を再開するキラーT細胞
キラーT細胞が癌細胞の名札を発見し対応しているイメージ図
(※)エビデンス 治療担当・院長:宇野克明の研究/臨床実績。がん免疫治療の研究/臨床応用(外来診療)開始以来、およそ29,000例の治療経験症例を有しています。1997年10月24日〜2023年10月31日。治療効果や副作用には個人差があります。最終的な適応・計画は医師の診断に基づきます。本ページの医学情報は一般的説明であり、診断・治療を置き換えるものではありません。
出典 : 国立がん研究センター がん情報サービス(大腸の統計)
17) すい臓がん症例①②③④⑤⑥
(※)エビデンス 治療担当・院長:宇野克明の研究/臨床実績。がん免疫治療の研究/臨床応用(外来診療)開始以来、およそ29,000例の治療経験症例を有しています。1997年10月24日〜2023年10月31日。
すい臓がんの症状・再発に不安を感じている方へ
ご家族の方もご相談いただけます
抗がん剤治療/放射線治療/外科手術と
併用治療 が可能です
かかりつけ病院で化学療法や放射線治療の標準治療を行いながら、MHCクラス1ネオアンチゲン複合免疫治療の併用が可能です。

● 外科手術と併用
● 化学療法(抗がん剤治療)と併用
● 放射線治療と併用
入院の必要はございません
当院では、最短で最善の結果を目指す治療体制を確立しております。そのため入院して治療をお受けいただく必要がなく、入院いただくための施設もご用意してございません。

すい臓がんの治療症例請求
すい臓がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
すい臓がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。