大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます
目次
- 1) 国内で最も発症が多い大腸がん
- 2) 大腸の役割
- 3) 大腸がんが発生する部位(場所)
- 4) 進行すると治療が難しくなる
- 5) 大腸がんの症状
- 6) 痛み、身体的弊害
- 7) 転移
- 8) なぜ大腸でがんが発症するのか
- 9) 標準治療の内容
- 10) 検査の種類
- 11) 高度精密な血液検査(リスクチェッカー)の必要性
・標準検査の“死角”(異常を隠して平静を装う”がん”)
・その標準検査の死角を埋めるリスクチェッカー - 12) 標準治療の副作用一覧
- 13) 「手立てがない」と言われる理由
- 14) ステージ4=末期、手の施しが無いと告げられても、まだ選べる治療法がある
- 15) なぜ免疫が攻撃できないのか―異常を隠し平静を装う”大腸がん”の正体
- 16) 隠れた“がん”を暴く ― MHCクラスⅠ
- 17) 治療可能な腫瘍と大腸がん治療症例
- 18) 異常を隠して平静を装う”がん”を見える化するリスクチェッカー®
- 19) よくある質問(大腸がん)
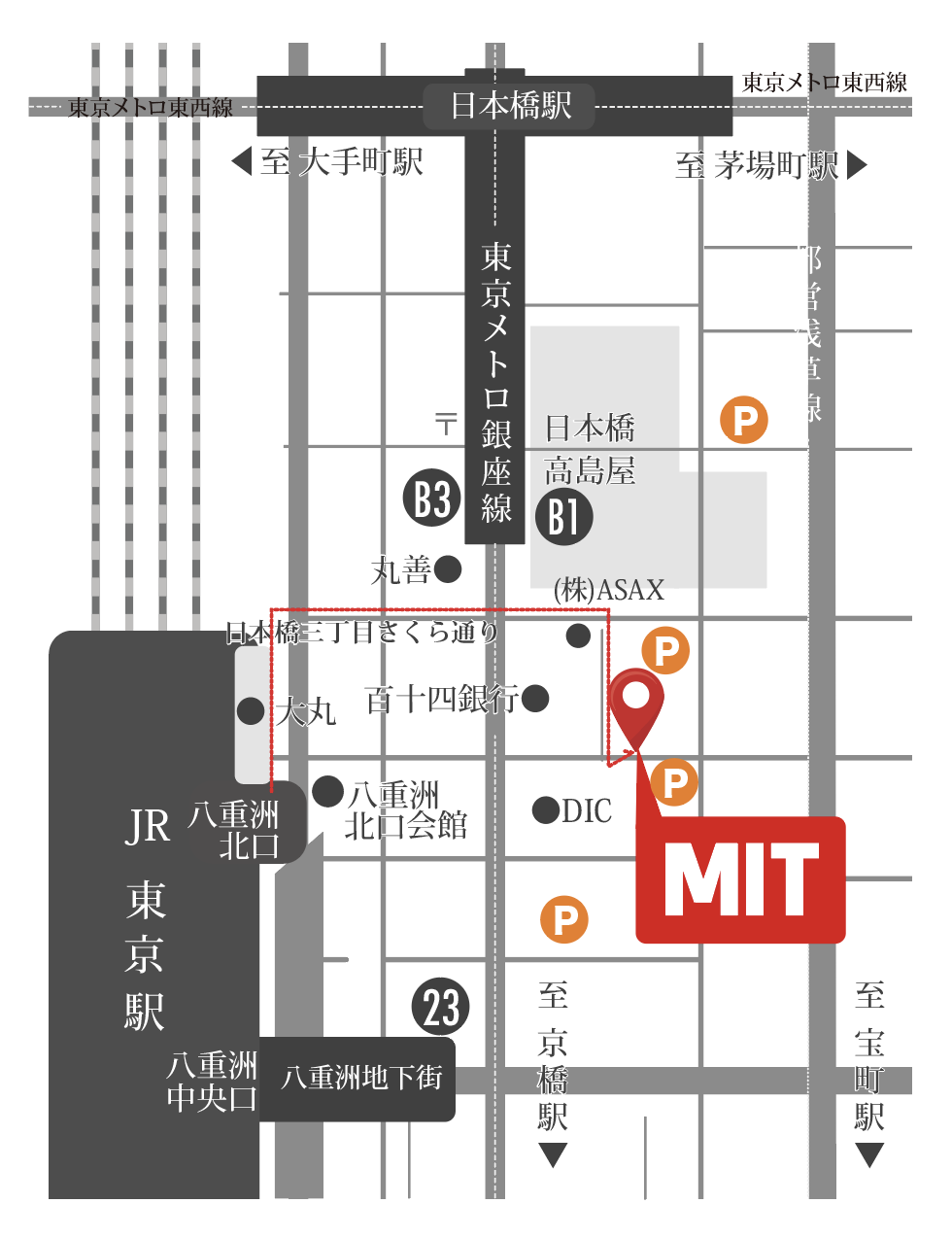
- 20) 検査費、治療費、診療時間、アクセス
1) 国内で最も発症が多い
“大腸がん”
大腸がんは、日本において 罹患数・死亡数ともに上位 にある”がん”です。初期は自覚症状が乏しく、発見が遅れやすい「誰にとっても身近ながん」といえます。
・罹患数:年間約15万人(がんの中で最多)※
・死亡数:年間約5万人(がん死亡原因の第2位)※
※出典:国立がん研究センター がん情報サービス『大腸』(罹患2021・死亡2023)」
2) 大腸の役割
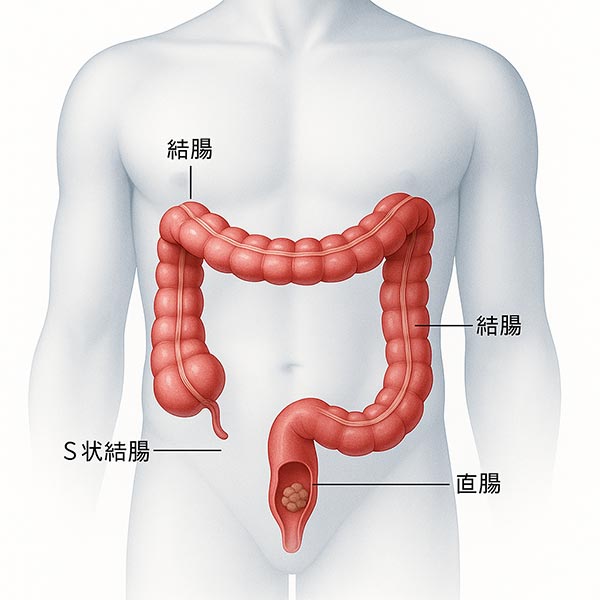
大腸は、胃や小腸を通過した食べ物の「最終処理」を行う消化管の終点にあたります。全長は約1.5メートルほどで、盲腸から始まり、結腸・直腸を経て肛門へつながります。
主な働きは次の通りです
・水分と電解質の吸収:小腸で消化吸収された後に残った食物残渣から水分を取り込み、体内の水分バランスを保ちます。
・便を形作る:吸収によって残った固形物をまとめ、便として体外に排出できる形に整えます。
・腸内細菌との共生:大腸には数百兆個の腸内細菌が存在し、食物繊維を分解して短鎖脂肪酸をつくるなど、健康維持に欠かせない働きをしています。
・免疫機能への関与:大腸粘膜には多くの免疫細胞が集まっており、体を守る「免疫の拠点」としても重要です。
このように大腸は、単に「便をつくる場所」ではなく、 水分保持・免疫・腸内環境の維持 など全身の健康に深く関わる臓器です。
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます

大腸がんの治療症例請求
大腸がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
大腸がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。
3) 大腸がんが発生する部位(場所)
大腸は大きく 「結腸」と「直腸」 に分けられ、大腸がんはこの結腸と直腸に発生します。
・結腸:盲腸から始まり、上行結腸 → 横行結腸 → 下行結腸 → S状結腸へと続きます。
・直腸:S状結腸からつながり、肛門へ至る部分です。
特に S状結腸や直腸 は便が長く滞留しやすいため、がんができやすい部位とされています。
4) 進行すると治療が難しくなる
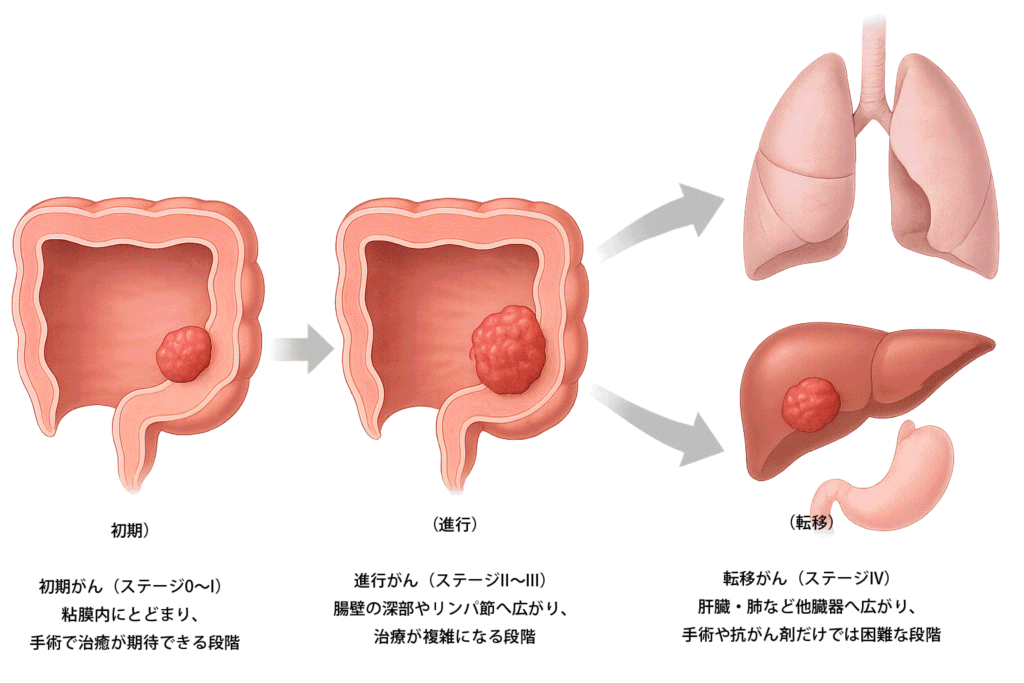
■ (初期・進行 ステージ0〜1) “がん”が広がっている
・初期は粘膜にとどまるため、切除すれば完治の可能性があります。進行すると、がんは 腸の壁の深い部分や リンパ節・血管に入り込み、全身に広がるリスクが高まります。
■ (転移 ステージⅣ) 転移が起こる
・特に大腸がんは肝臓や肺に転移しやすい性質があります。
■ 体への負担が大きい
・抗がん剤は全身に効かせられますが、副作用が強く出ることがあり、十分な量を続けられない場合もあります。
■ がんの性質が変わる
・進行がんになると”がん”細胞は、より「しぶとく」なり、抗がん剤への耐性を獲得することがあります。そのため、薬が効きにくくなるケースもあります。
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます
5) 大腸がんの症状
■ 初期症状(ステージ0〜I)
大腸がんの初期は、症状が軽く見過ごされがちです。
・血便(鮮血や黒っぽい便)
・下痢と便秘の繰り返し
・残便感(出し切れていない感覚)
これらは痔や一時的な腸の不調と区別がつきにくいため、発見が遅れることがあります。
■ 進行期の症状(ステージII〜III)
がんが大きくなると、腸の通過障害や全身への影響が現れてきます。
・貧血(便潜血や出血の持続により鉄欠乏性貧血が進行)
・体重減少(がん細胞の消費や栄養吸収低下による)
・食欲不振(腸の不調や全身の炎症反応による)
・腹部の張り・痛み(腸が狭くなり、ガスや便が滞るため)
■ さらに進行した場合(ステージIV)
・肝臓転移 → 黄疸や倦怠感
・肺転移 → 咳・呼吸困難
・腸閉塞 → 激しい腹痛、嘔吐
■ 症状が出る頃には…
大腸がんは 「症状が出てから気づくと、すでに進行していることが多い」 のが特徴です。背景には、がん細胞が異常を隠し兵制を装うことで、免疫の監視から逃れ、免疫細胞の働きが弱まってしまう場合があることが知られています。
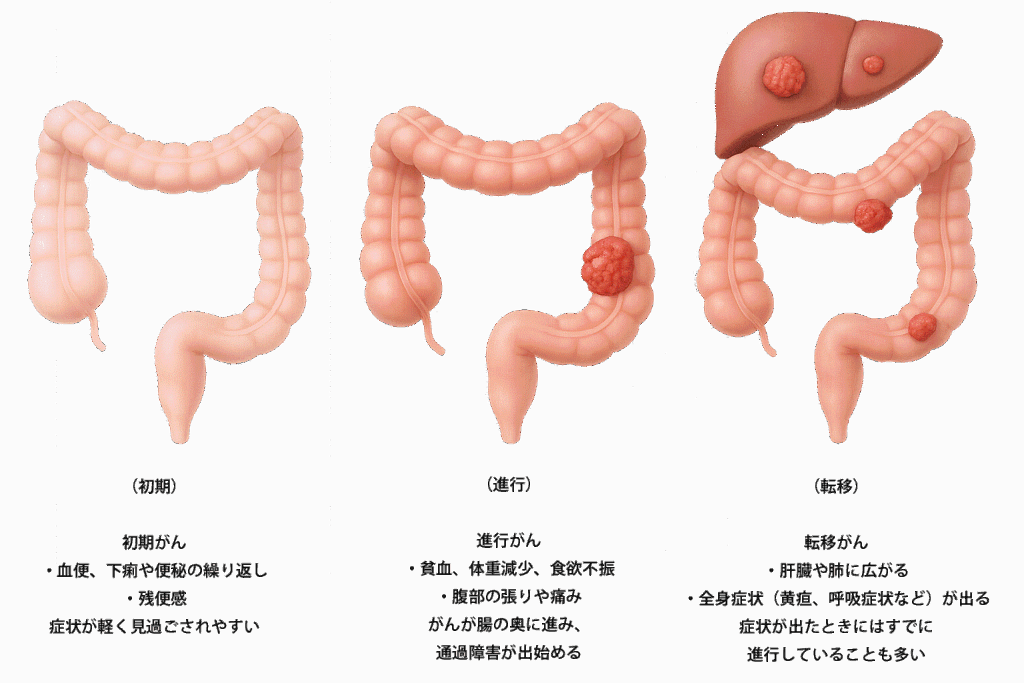
初期(ステージ0〜I):粘膜内に限局/進行(ステージII〜III):腸壁深部やリンパ節へ浸潤/転移(ステージIV):肝・肺など遠隔転移
6) 痛み・身体的弊害
■ 腸閉塞(イレウス)
がんが大きくなると腸の内腔がふさがれ、便やガスが通れなくなることがあります(激しい腹痛/お腹の張り/嘔吐)。このような状態を「腸閉塞(イレウス)」と呼び、救急対応が必要になることもあります。
■ 出血と貧血
腸の”がん”はじわじわと出血することが多く、便に血が混じったり、見えない出血(潜血)を起こします。長期間続くと 慢性的な貧血 につながり、だるさ・息切れ・集中力の低下 など、日常生活に影響します。
■ 栄養吸収の低下
腸は本来「水分や栄養を吸収する臓器」ですが、”がん”が広がることでその働きが妨げられます。
食べても栄養が取り込めない・体重減少や筋力低下・免疫力の低下。体力が落ちることで、治療自体を継続しづらくなる場合もあります。
■ 日常生活への影響
腹痛や便通異常が続くことで外出が難しい/倦怠感で仕事や家事が続けられない/食欲が落ちて食事が楽しめない
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます
7) 転移
■ 転移しやすい臓器
大腸からの血流は門脈を通じて肝へ集まるため、肝転移が起こりやすいと考えられ、特に 肝臓や肺 に転移しやすいがんです。
・肝臓転移:大腸の血流は門脈を通じて肝臓に流れ込むため、がん細胞が血液に乗って肝臓に到達しやすい。
・肺転移:血流に乗ったがん細胞が肺の毛細血管にとどまり、そこで増殖することがあります。
■ 転移のメカニズム
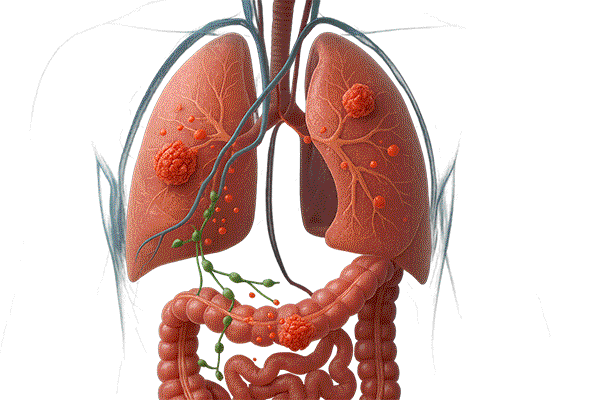
● 大腸のがん細胞が腸壁を破って血管・リンパ管に入り込む
● 血液やリンパの流れに乗って全身へ運ばれる
● 肝臓や肺などに到達し、新しい腫瘍(転移巣)をつくる。この「転移巣」は、元の大腸がんと同じ性質を持つため、大腸がんが肝臓に転移した場合でも「肝臓がん」ではなく「大腸がんの肝転移」と呼びます。
■ 再発と治療の難しさ
● 一度手術で”がん”を切除しても、目に見えない小さながん細胞が残っている場合があり、再発につながることがあります。転移巣が増えると、手術で取り切るのが難しくなり、抗がん剤や放射線治療だけでは効果が限られてしまいます。
● がん細胞は時間とともに「薬への耐性」を持つようになり、治療が効きにくくなることもあります。
■ 転移・再発したらどうなるか
大腸がんは転移や再発をすると、治療が長く続き、体や心に大きな負担を抱えることがあります。かつては薬物療法が中心で“耐えながら続ける”治療が多くを占めていましたが、今では状況が変わりつつあります。
がん細胞は、ときに自らの異常を隠し平静を装いながら免疫から逃れようとする性質があります。近年は、この“隠れたがん”を再び免疫の目に映し出す仕組みを応用した『免疫治療MHCクラスI』も注目されています。体への負担を抑えながら取り組める、新しい選択肢のひとつとして研究・臨床が進められています。
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます

大腸がんの治療症例請求
大腸がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
大腸がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。
8) なぜ大腸でがんが発症するのか
● 便の滞留時間が長い:大腸は水分を吸収するため、内容物が長くとどまりやすく、粘膜が刺激を受け続けます。
● 腸内環境の影響:食生活(高脂肪・低食物繊維)や腸内細菌のバランスが変化すると、発がんリスクが高まることが知られています。
● 遺伝子変異の蓄積:長年の生活習慣や加齢の影響により、大腸粘膜細胞に異常が蓄積し、がん化につながります。

9) 標準治療の内容
■ 外科手術(切除術)
外科手術は、大腸がん治療の第一選択として最も多く行われている標準的な治療法です。がんを直接切除することで、多くの患者さんの命を救ってきました。
一方で、がんの進行度や部位によっては、手術後に再発や転移が見られることがあります。その場合、放射線治療や抗がん剤治療などが追加で行われます。こうした治療を経ても十分な効果が得られないケースでは、免疫治療など新たな選択肢を検討される方も増えています。
● 適応できないケース:腫瘍が広範囲に及ぶ/他臓器に深く浸潤している/全身状態が悪く麻酔に耐えられない など。
● 体への影響:開腹や腹腔鏡での操作は身体への負担が伴うことがあります。術後は腸閉塞や感染などにリスクが伴う場合があります。また回復までには時間を要します。体調や年齢によっては、リハビリや食事管理が必要になる場合もあります。
■ 抗がん剤治療(化学療法)
副作用は個人差が大きく、投与量やスケジュールの調整、支持療法(制吐薬、G-CSF等)で軽減を図ります。それでも続行困難な場合、治療方針の再検討が選択肢になります。抗がん剤治療は再発や転移に対して用いられますが、がんの増殖を抑える一方で、効果は時間とともに薄れていくことがあります。
代表的な薬剤と副作用例
● オキサリプラチン:手足のしびれや、冷たい物に触れたときに強い痛みを感じる「冷感過敏」。症状が進むと、日常生活に大きな支障をきたすほどの強い痛みや感覚異常に悩まされることもあります。
● イリノテカン:突然起こる激しい下痢や強い吐き気、骨髄抑制による白血球減少。体力を奪われ、日常生活が困難になるケースもあります。
● フルオロウラシル系:口内炎による食事のつらさ、全身の強い倦怠感、さらに骨髄抑制で感染症にかかりやすくなるなど、身体全体に大きな負担を感じることがあります。
副作用は人によって出方が異なり、強く出る場合は治療を中断せざるを得ないこともあります。また副作用のコントロールのために追加の薬や入院が必要になるケースもあります。
■ 放射線治療
放射線治療はがんを狙って照射するため全身への影響は少ないとされますが、被曝による体への負担は無視できません。照射を重ねるごとに放射線は体に蓄積し、累積線量には上限があるため、再照射には厳しい制限があります。皮膚のただれや腸の障害など、照射部位によっては強い症状が出て日常生活に影響することもあります。
主な副作用
● 照射部位の皮膚の赤み・ただれ:衣服が擦れるだけでヒリヒリと痛みを感じ、日常生活に支障をきたすことがあります。
● 下痢や便通異常:急な下痢や便意が繰り返し起こり、外出が難しくなる場合もあります。
● 排尿時の不快感:排尿のたびにしみるような痛みや違和感が続き、排尿回数が増えることもあります。
● 全身の倦怠感:体が重く、何をするにも強い疲れを感じ、横にならずにはいられないことがあります。
治療の部位や体質によって症状は異なり、長期的な影響が残ることもあります。
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます
10) 一般検査の種類(一部自由診療)
| 検査 | 内容 | 役割 |
| 便潜血検査 | 便に血が混じっていないかを調べる | 大腸がんのスクリーニング |
| 大腸内視鏡検査 | 大腸内を直接観察し、組織を採取 | 病理診断に必須 |
| CT/MRI | 腫瘍の大きさや転移の有無を評価 | 病期の確定、治療方針決定 |
| PET検査 | がん細胞の活動を画像化 | 転移や再発の確認 |
| 血液検査 | 腫瘍マーカー(CEA、CA19-9など) | がんの存在や再発の可能性を把握 |
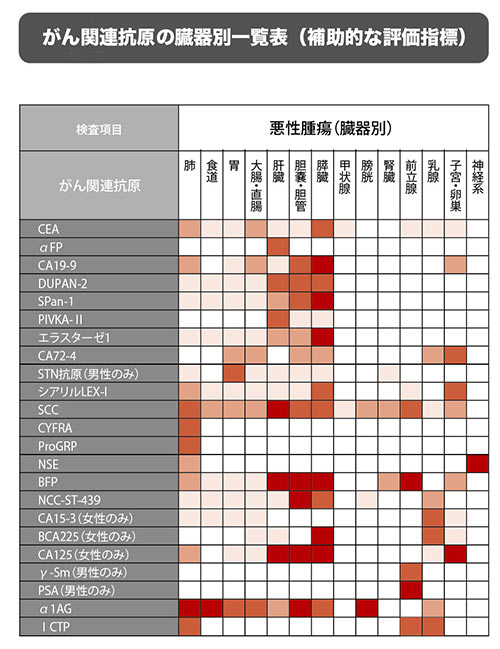
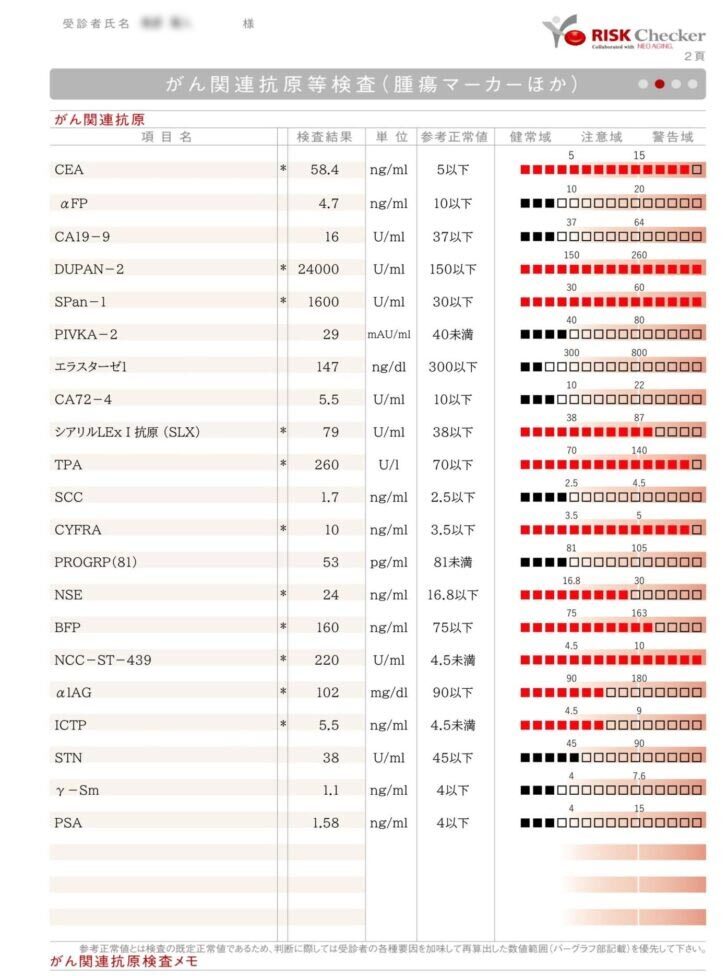
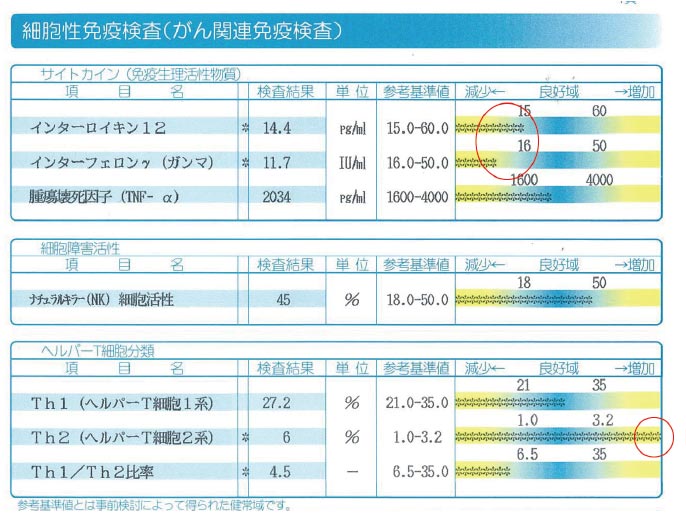
| 高度精密血液検査 リスクチェッカー(自由診療) | 27項目の免疫・腫瘍関連因子を解析し、標準検査では捉えきれないリスクを精緻に評価 | 標準検査の“死角”を補い、見逃された腫瘍や背景因子を明らかにする |
11) 高度精密な血液検査の必要性
なぜ高度精密な血液検査が欠かせないのか
一般検査の画像検査や内視鏡は「目に見える腫瘍」を探すのが得意です。しかし、「異常を隠して平静を装う“がん”」や「本当にその症状が腫瘍によるものなのか?」「まだ小さすぎて映らないのではないか?」という問いに対する答えには限界があります。
標準検査の“死角”(異常を隠して平静を装う“がん”)
標準治療が届かない理由のひとつに、“がん”は「異常を隠して平静を装う性質」があります。
検査では見えず、薬にも反応しにくい――そうした「隠れた”がん”」が治療を難しくしているのです。一般的な血液検査では、赤血球や肝機能など「全身の健康状態」はわかっても、異常を隠して平静を装った”がん”や、その背景、免疫の異常までは見抜けません。そのため「異常なし」と言われても、実はリスクが潜んでいる場合があるのです。
「手立てがない」と言われる背景にある「免疫や薬から姿を隠す”がん”性質」を知っておいてください。標準治療は“見えるがん”に対しては有効でも、“異常を隠して平静を装う”がん”に対しては力を発揮できないのです。
その標準検査の死角を埋めるリスクチェッカー

上記の通り、通常の検査や治療で捉えられるのは、あくまで“表に出ているがん”であり、“今見える異常”の発見に優れています。リスクチェッカーは免疫・腫瘍関連の27指標を同時に解析し、なぜ免疫が”がん”を見逃したのかといった“見えない領域”まで浮かび上がらせ背景因子を数値化します。
12) 標準治療の副作用一覧
| 治療法 | 主な薬剤・方法 | 想定される副作用 | 備考 |
| 手術 | 開腹または腹腔鏡手術 | 疼痛、腸閉塞、排便習慣の変化、感染などが起こる場合があります | 体力や合併症の有無により適応が変わります。高齢の方ではリハビリや栄養管理が回復を助けます。 |
| 抗がん剤 | オキサリプラチン、イリノテカン、フルオロウラシル系など | 吐き気、下痢、しびれ、白血球減少、口内炎、倦怠感 | 副作用の種類と程度には個人差がある/耐性が生じる |
| 放射線治療 | 骨盤部照射(直腸がんなど) | 下痢、皮膚炎、排尿障害、倦怠感 | 照射範囲により副作用が異なる。累積線量に注意。 |
13) 「手立てがない」と言われる理由
手術ができない場合
腫瘍の広がりや転移の状況、また心肺機能や年齢などによっては、手術以外の方法を検討することがあります。
抗がん剤の限界
初めは効いても、時間が経つと耐性ができ、効果が薄れてしまうことがあります。また薬ごとに副作用が強く、投与を続けられなくなることもあります。
・シスプラチン/カルボプラチン:吐き気、腎障害、骨髄抑制
・ペメトレキセド:倦怠感、骨髄抑制
・ドセタキセル:脱毛、白血球減少、口内炎
このように「効く薬がもう残っていない」と言われる状況になります。
体力の低下
長い治療で消耗し、食欲不振や体重減少・筋力低下が進むことがあります。免疫力も落ち、副作用への耐性がなくなるため、「治療そのものに耐えられない」と判断される場合があります。
標準治療の“枠”による限界
ガイドラインに沿った治療が尽きると、「もうできることはありません」と説明されます。これは「治療法が本当にない」という意味ではなく、保険診療の範囲では選択肢が尽きたということです。
一方で残されている道
標準治療が尽きたからといって、すべての道が閉ざされるわけではありません。標準治療の枠の外にある治療選択肢によって、新たな可能性が開けることがあります。ただし、その場合は主治医からの説明は限定的となり、患者さんやご家族が自ら情報を探し、道を選ぶ力が求められます。
治療の外に出ると主治医からの説明は限定的になり、患者さんやご家族が自ら情報を探し、道を選ぶ力が求められます。
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます

大腸がんの治療症例請求
大腸がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
大腸がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。
14) 大腸がんステージ4=末期、手の施しが無いと告げられても、まだ選べる治療法があります
「もう末期だから」と諦める前に。
実はステージ4と末期がんは同じ意味ではなく、治療の選択肢は残されています。
つまり、ステージ4であっても、末期がんとは限らない のです。この違いを理解することで、「治療の選択肢はまだ残されている」と前向きに捉えられるケースも少なくありません。
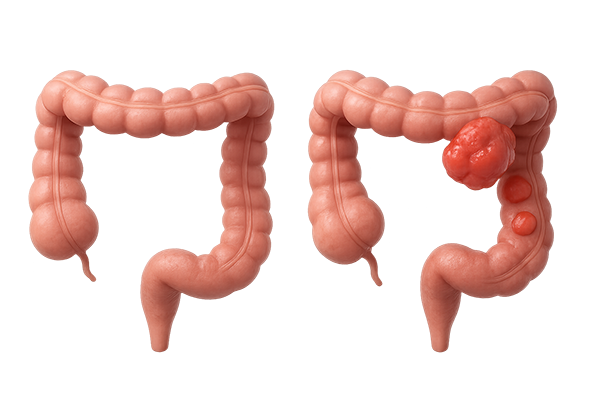
・ステージ分類(1〜4):がんの大きさや転移の有無など、“広がり具合”を示す目安。必ずしも病状の深刻さを意味するものではありません。
・末期がん:体力が著しく低下し、日常生活が困難になった状態。ステージ分類とは別の概念です。
ステージ4、進行がんと、どうやって戦うか
免疫を強化する? しかしいくら免疫細胞を強くしても、異常を隠して平静を装うがん細胞に免疫細胞は手が出せません。がんは巧妙に 免疫から姿を隠し兵制を装うのです。なぜ隠れたのか、その原因を突き止め、がんを『見える化』し、キラーT細胞が再び認識して働きかけるよう促す――。こうした新しい仕組みを利用した免疫療法が、もう一つの選択肢となり得ます。当院のMHCクラスⅠ誘導型免疫治療には、こうしたステージ4・進行がん・“手の施しがない”と言われた「隠れたがん」と戦おうとする方が多くご相談にいらしています。
詳しくは、次のセクションでご紹介する「MHCクラスⅠ誘導型免疫治療」をご覧ください。
15) なぜ免疫が攻撃できないのか
―異常を隠して平静を装う”大腸がん”の正体
私たちの体には、毎日生まれる「異常な細胞」を見張り、排除する免疫システムがあります。本来なら、この仕組みが働いて大腸のがん細胞も攻撃されるはずです。ところが、がん細胞はとても巧妙で、免疫の監視をすり抜ける方法を身につけています。
● 異常を隠して平静を装う:細胞の表面に出す“異常のサイン”を減らしたり消したりして、あたかも「普通の細胞」のように装う。
● ブレーキをかける:免疫細胞に「攻撃しないで」という信号を送り、働きを弱める。
こうした結果、免疫細胞が「異常だ」と気づけず、がんが体内で生き残り、増えていってしまうのです。
16) 隠れた“がん”を暴く
― MHCクラスⅠ誘導型免疫治療
標準治療は“見えるがん”には有効ですが、“隠れるがん”には届きません。そこで開発されたのが、MHCクラスⅠ誘導型免疫治療です。。『MHCクラスI誘導型がん免疫治療』は、「免疫がなぜ”がん”に気づけなかったのか」 に深く踏み込み、がんを再び免疫の標的として浮かび上がらせ(示し)、キラーT細胞に再認識・攻撃させることを目指す治療です。
実際に、当院のMHCクラスⅠ誘導型免疫治療には、ステージ4・進行がん・「手の施しがない」と告げられた方々が多くご相談に来られています。
副作用に配慮した設計
MHCクラス1複合型免疫治療
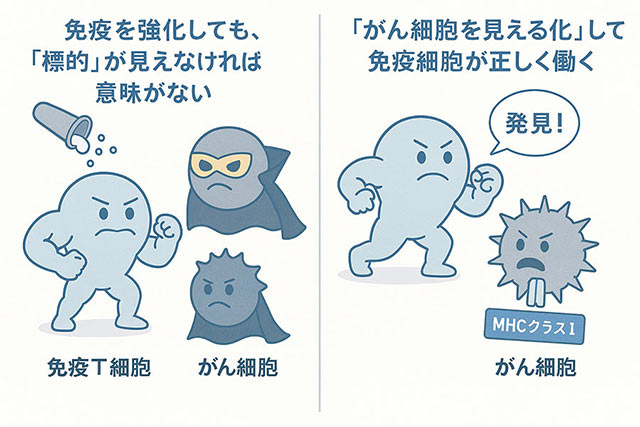
「免疫を高める」だけでは
限界があると言われる理由
免疫治療は「思うような結果が得られなかった」といった声があります。
それは、『免疫を高めることに注目する一方で、異常を隠して平静を装う”がん細胞を免疫に見える状態”にするという視点が、十分に取り入れられていなかった』ことが挙げられます。MHCクラスI治療は、その“見える化”に焦点を当てた治療アプローチです。
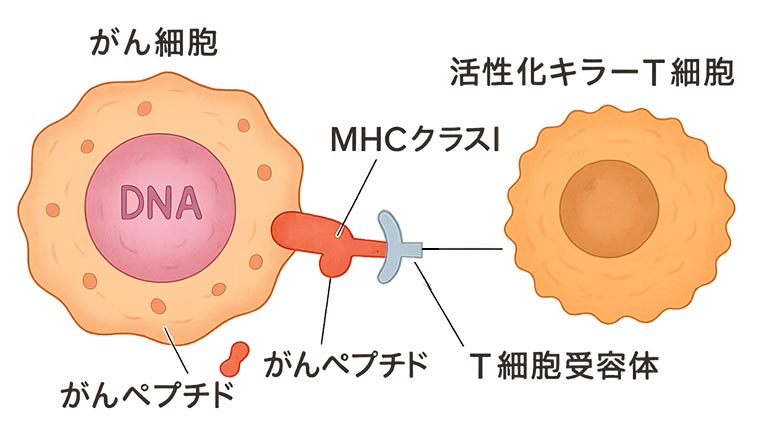
“名札”を見つけてから
攻撃を再開するキラーT細胞
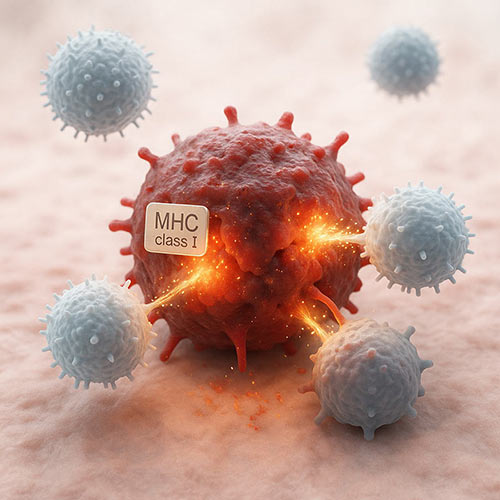
キラーT細胞が癌細胞の名札を発見し対応しているイメージ図
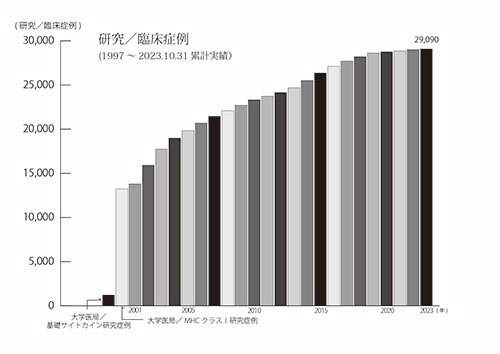
(※)エビデンス 治療担当・院長:宇野克明の研究/臨床実績。がん免疫治療の研究/臨床応用(外来診療)開始以来、およそ29,000例の治療経験症例を有しています。1997年10月24日〜2023年10月31日。治療効果や副作用には個人差があります。最終的な適応・計画は医師の診断に基づきます。本ページの医学情報は一般的説明であり、診断・治療を置き換えるものではありません。
出典 : 国立がん研究センター がん情報サービス(大腸の統計)
17) 大腸がん症例①②③
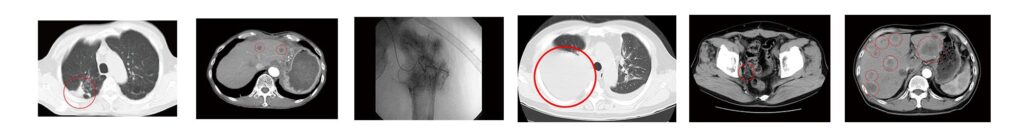
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます
抗がん剤治療/放射線治療/外科手術と
併用治療 が可能です
かかりつけ病院で化学療法や放射線治療の標準治療を行いながら、MHCクラス1ネオアンチゲン複合免疫治療の併用が可能です。

● 外科手術と併用
● 化学療法(抗がん剤治療)と併用
● 放射線治療と併用
入院の必要はございません
当院では、最短で最善の結果を目指す治療体制を確立しております。そのため入院して治療をお受けいただく必要がなく、入院いただくための施設もご用意してございません。
大腸がんの症状・再発・転移に不安を感じている方へ
ご家族の方もご相談いただけます

大腸がんの治療症例請求
大腸がんの治療症例やリスクチェッカー検査資料一式をご指定場所に郵送あるいはダウンロード頂けます(無料)

LINE画像無料アドバイス
お持ちのCTやMRI画像、診断資料を送信してくだされば宇野院長がアドバイス致します(無料)。

ご相談・お問合せフォーム
大腸がんの症状・再発・転移に不安を感じている方で、お電話が難しい方はフォームからお問い合わせ下さい。